1 滅菌・消毒とは
「消毒と滅菌のガイドライン(2015年)」1、2)によれば、無菌とは、すべての微生物が存在しないことであり、滅菌は無菌性を達成するためのプロセス、すなわち、すべての微生物を殺滅または除去するプロセスである。一方、消毒は生存する微生物の数を減らすために用いられる処置法で、必ずしも微生物をすべて殺滅、除去するものではない。
実際には、滅菌は確率的な概念として運用される(図Ⅱ-1)。あらかじめ無菌性保証水準(sterility assurance level:SAL)を設定し、単位あたりの被滅菌物に生存する微生物の数と種類(バイオバーデン)およびその致死速度(菌数を10分の1とするために必要な時間をD値という)からSALの達成される滅菌条件を計算して実施する。現在ではSALとして10-6(100万分の1)が国際的に採用されており、日本薬局方3)においても同じ概念が「最終滅菌法」として採用されている。これは、滅菌操作後、被滅菌物に微生物の生存する確率が100万分の1であることを意味する。
図Ⅱ-1 D値を利用した滅菌様式(D=1分の微生物の場合)
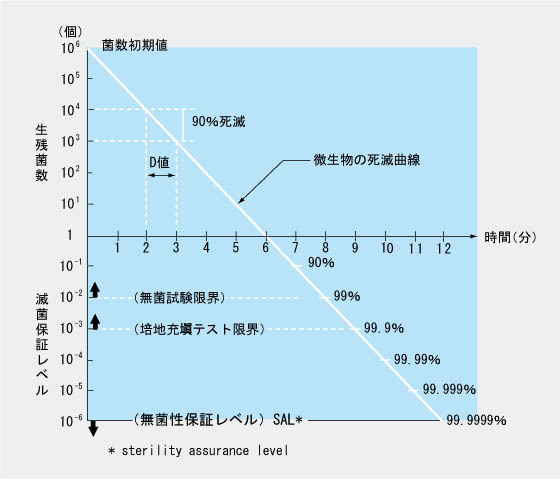
想定すべきバイオバーデンを知るには事前に適切な微生物モニタリングを行わなければならないが、多くの場合、単位あたり106個(100万個)の菌数を想定し、かつ致死速度の測定に、その滅菌法に対して最も抵抗性の強い菌、すなわち指標菌を用いることで運用されている。したがって図1のようにD値×12の時間をかけて滅菌処理すること、つまり1012分の1(1兆分の1)への菌数減少を確保することにより滅菌を達成したと考えることが典型的である。
現在、上記の水準を達成できる滅菌法としては、加熱法(高圧蒸気法、乾熱法)、照射法(放射線法)、ガス法(酸化エチレンガス法、過酸化水素ガスプラズマ法)などがある。また、火炎法(加熱法の一種)、ろ過法なども滅菌法に分類される。これらの滅菌法の中から、被滅菌物の材質、性状、バイオバーデンなどを考慮して、最も適切な滅菌法を選択することが必要である。
これらの方法のうち、医療機関において通常実施できるのは加熱法とガス法であるが、酸化エチレンガス法は毒性の面で好ましい方法であるとはいえない。これに対し加熱法は浸透力が強く確実な効果が得られると同時に、化学物質を利用しない点で安全であるので、熱に耐える対象物を滅菌する場合には、高圧蒸気法などの加熱法を選択することが望ましい。医療機関における滅菌保証については、日本医療機器学会の「医療現場における滅菌保証のガイドライン 2015」が指針となる4)。
一方、消毒はあまり明確な概念ではない。被消毒物の用途や消毒の対象となる微生物の種類など、消毒の目的により必要とされる消毒が異なる。
日本薬局方3)では、消毒とは「生存する微生物の数を減らすために用いられる処置法で、必ずしも微生物をすべて殺滅したり除去するものではない」としている。
欧米においては消毒薬の薬効評価法及び判定基準法を策定し公定標準試験法方法として、消毒薬としての承認の基準としている5~9)。
欧州標準における非生体消毒薬の判定基準はステンレスディスクを用いた試験管内試験法において、細菌に対して作用5分後で104分の1(1万分の1)以下への菌数減少と規定されており5)、また速乾性手指消毒薬の評価においてもヒトの手指を用いた擬似汚染試験でほぼ104分の1に相当する判定基準を採用している6)。しかしながら、これらの判定基準は必ずしも臨床的な根拠から算出されたものではなく、国際的な議論が行われている7)。
米国FDAの消毒薬承認基準においては、非生体消毒について欧州よりもおおむね厳しい判定基準が運用されているが、その基礎となる試験管内試験法のいくつかはかなり古いものであり再現性の乏しいことが米国内で長年問題となっている8)。手指消毒については欧州よりもおおむね緩やかな判定基準が運用されている9)。
一方、日本においては、生体消毒薬について日本環境感染学会(消毒薬評価委員会)から「生体消毒薬の有効性評価指針:手指衛生2011」「生体消毒薬の有効性評価指針:手術野消毒 2013」が消毒薬の評価の標準化として示されている10、11)。両指針ともに、欧州標準による判定、米国FDA消毒薬承認基準による判定のいずれかの判定を採用し評価としている。
器具消毒は、後述のように抗菌スペクトルの広さにより高水準消毒、中水準消毒、低水準消毒に分類される。手指消毒は、後述のように皮膚常在菌を主な対象に含めるか否かにより衛生的手洗いと手術時手洗いに分類される。消毒薬の環境適用や患者適用においては、その目的により様々な消毒水準が存在し、あまり高い減菌率を期待しない場合も多い。
消毒法には消毒薬を用いる化学的消毒法と、湿熱や紫外線を用いる物理的消毒法がある。化学的消毒法は前洗浄などの諸条件が整わなければ、必ずしも期待する効力を発揮することができない。また化学物質としての消毒薬は、患者・医療従事者・環境に及ぼす影響について安全性の面から注意が必要であるのに対し、湿熱を用いた消毒法は浸透力が強く、確実な効果が得られると同時に、化学物質を用いない点で安全でもある。したがって、熱に耐える器具・物品を消毒するには、熱水消毒などの物理的消毒法を選択することが望ましい。
2 主な滅菌法
1)加熱法2、3、12)
熱によって微生物を殺滅する方法であり、熱に安定な被滅菌物に適用されるが、その効果は加熱を受ける温度と時間によって変化する。被滅菌物の種類、性状や容器の収納状態などによって加熱の受け方は異なってくるので、滅菌装置の内部全体(被滅菌物の入った収納容器を含む)の温度や圧力が設定条件に達したことを確認してから、滅菌時間を計測しなければならない。
(1)高圧蒸気滅菌法
密封された装置内で、熱に安定な被滅菌物を対象にして適当な温度および圧力の飽和水蒸気で加熱することによって微生物を殺滅する方法である。本法はチャンバ(内缶)の空気と飽和蒸気が完全に置換することが重要で、被滅菌物すべてに飽和水蒸気が達することが必要である。この方法の利点は、急速に加熱できて、被滅菌物の深部にまで熱が素早く浸透して、耐熱性の芽胞形成菌を含め、すべての微生物を比較的短時間で確実に殺滅することができる点である。さらに、乾熱法に比べて、多くの器具、物品類、液状物質に適用可能であり、これらの材質劣化や変質なども比較的少なく、医療機関や医薬品製造現場で汎用されている。
高圧蒸気滅菌器(オートクレーブ)の種類としては、重力加圧脱気式高圧蒸気滅菌器と真空脱気プリバキューム式高圧蒸気滅菌器がある。前者はオートクレーブチャンバ(内缶)内の上方に蒸気が、下方に空気が溜まる性質を利用し、蒸気の圧力で空気を上方から下方へ排除する方式である。後者の空気排除の方式には種々の方法があり、それぞれに特徴があり、滅菌効率等が異なる。真空脱気プリバキューム式高圧蒸気滅菌器は重力加圧脱気式高圧蒸気滅菌器と比較して空気除去率が高いため、高温条件(134℃)での滅菌を行うことが可能である。医療機関においては一般的に真空脱気プリバキューム式高圧蒸気滅菌器で134~135℃ 滅菌時間8~10分間で使用されている。
通常、高圧蒸気滅菌器(オートクレーブ)を用いて、被滅菌物の種類や材質に応じてそれに適した温度、時間等が適用されるが、チャンバ(内缶)の設定温度到達時間と被滅菌物のコールドスポットでの到達時間との間には、タイムラグがあることが多いので、事前に確認して運転条件の設定に反映しなければならない。チャンバ(内缶)に収納する被滅菌物の容積は、缶内体積の約60%を目安とし、詰め込み過ぎないようにする注意が必要である。湿熱滅菌法評価の指標菌にはGeobacillus stearothermophilus(ATCC 7953、NBRC 13737、JCM 9488、ATCC 12980、NBRC 12550、JCM 2501)などを用いる3)。温度・時間条件は、表Ⅱ-1のとおりである。
| 条件 | 減菌器の種類 | 温度 | 時間 |
|---|---|---|---|
| 日本薬局方における条件 | 日本薬局方では重力加圧脱気式高圧蒸気滅菌器 及び真空脱気プリバキューム式高圧蒸気滅菌器の区別はしていない |
115~118℃ | 30分間 |
| 121~124℃ | 15分間 | ||
| 126~129℃ | 10分間 | ||
| 一般的に医療施設で実施されている条件 | 真空脱気プリバキューム式高圧蒸気滅菌器 | 134℃ | 8~10分間 |
(2)乾熱法
適当な温度の乾熱空気中で加熱して、被滅菌物に存在する微生物を殺滅する方法である。高圧蒸気法に比して殺滅効果は劣るが、大規模な装置を必要としない利点があり、乾燥状態で滅菌操作が要求される場合に利用されている。通例、ガラス製、磁製、金属製等の熱に安定な被滅菌物を対象として、160~190℃の温度を用いて行われている(表Ⅱ-2)。本法による殺滅効果は、一般細菌や真菌は殺滅できるが芽胞形成菌のなかには、300℃、30分でも生残するものもあるので注意を要する。また、乾熱法は条件を変えることによってエンドトキシン除去法としても利用できる。250℃で少なくとも1時間の乾熱処理でエンドトキシンを破壊することができるとされている。乾熱滅菌法評価の指標菌にはBacillus atrophaeus(ATCC 9372、NBRC 13721)などを用いる3)。
| 温度 | 時間 |
|---|---|
| 160~170℃ | 2時間 |
| 170~180℃ | 1時間 |
| 180~190℃ | 30分間 |
(3)火炎法
火炎中で加熱することにより微生物を殺滅する方法である。最も確実な滅菌法であるが、被滅菌物を損傷するので、排泄物や実験動物などの処理法として用いられている。また、細菌検査室などで用いる白金耳などの滅菌にも利用されている。
2)照射法
照射による滅菌法として、電離放射線(ガンマ線、電子線)による方法がある。これらの方法には特殊な照射設備が必要であり、医療機関での利用は限られている。
(1)放射線法13、14)
放射線同位元素から放出されるガンマ線、電子加速器から発生する電子線、または制御放射線であるX線を照射することによって微生物を殺滅する方法である。これらの方法は、低温下で滅菌を達成でき、また透過力が強いため密封包装下の被滅菌物を容易に滅菌できるので効率的な方法であるが、材質面の変質・劣化が引き起こされる心配のないものに適応が限定され、また安全性の面から放射線漏れなどを防ぐ特殊で大規模な装置が必要となるため、医療用滅菌ディスポーザブル器材などの製造産業において主に利用されている。
3)ガス法
高圧蒸気などの熱に耐えない被滅菌物の滅菌法として、ガス法は医療機関においても重要な滅菌法である。
(1)酸化エチレンガス法2、15)
酸化エチレンガスを用いて微生物を殺滅する方法である。酸化エチレンガスの殺滅作用は、生体を構成する蛋白質のアルキル化によるものであるが、その沸点は12.5℃で、非常に高い爆発性、引火性を有しており、通常は引火性を下げる目的で炭酸ガスやフレオン等の不活性ガスと混合して使用されている。このガスの殺菌力は、濃度、温度、湿度、時間、減圧または加圧条件、分散の均一性などによって変動するが、被滅菌物と処理条件を十分検討した上で実施すれば、多くの物品の滅菌に利用できる。
この方法で問題となることは、酸化エチレンガスおよびそのガスの二次生成物(エチレンクロルヒドリン等)の毒性である。したがって、滅菌処理後のエアレーションにより残留ガスを徹底的に除去し、被滅菌物にガスなどが残留しないようにすることが肝要であり、また同時に滅菌作業者が作業環境においてガスに曝露する可能性を極力減少させることが必要である。1971年米国で、酸化エチレンガスは変異原性と発癌性のおそれがあるとして使用が禁止されたが、適当な代替滅菌法がないことから、やむを得ない場合に限り使用が許されているというのが現状である。日本では2001年5月より、労働安全衛生法上の作業環境評価基準として、酸化エチレンガス濃度を1ppm以下とする規制が適用されている16)。
また、酸化エチレンガスによる滅菌に必要な時間は2ないし4時間であり、また滅菌後のエアレーションには温度条件により8ないし12時間もの長時間がかかるため、医療機関での使用には難点がある。酸化エチレンガス滅菌法評価の指標菌にはBacillus atrophaeus(ATCC 9372、NBRC 13721)などを用いる3)。
(2)過酸化水素低温ガスプラズマ法2、4、17~19)
酸化エチレンガスに代わる代替法としていくつかのガス滅菌法が開発されつつある。その中ですでに実用に供された方法として、過酸化水素低温ガスプラズマ法がある。この方法は、過酸化水素ガスに高真空下で高周波やマイクロ波のエネルギーを付与し、100%電離(イオン化)、すなわちプラズマ化したものを利用する滅菌法である。このプラズマは反応性が高いラジカルで、これを微生物と反応させて死滅させることが滅菌の原理である。
過酸化水素ガスプラズマは、低温・低湿度条件下(50℃以下、50%RH以下)で滅菌することができ、またガスの最終生成物は水と酸素であるため、滅菌後のエアレーションは必要ない。しかし浸透性がないため、長狭の管腔の内部まで滅菌が十分に行われているかに注意を払う必要がある。長狭の管腔を有する器材には内部にまでガスが到達できるように器材の管の入り口に装着する過酸化水素入りの小容器も附属品で販売されている。真空に耐えられないもの、水分や空気を多く含むもの、過酸化水素が吸着するセルロースなどには適用できない。近年、過酸化水素ガスの漏洩による生体毒性が問題となっている。
(3)過酸化水素ガス低温滅菌(過酸化水素蒸気滅菌法)2、4、18、19)
過酸化水素の蒸気を使用して、微生物を殺滅する方法である。過酸化水素は加熱気化器で蒸気化された後、滅菌チャンバ内に蒸気が送られる。システムは真空システムと大気システムがある。真空システムは医療器材の滅菌に適用されており、大気システムは広い空間や狭い空間における汚染除去に適用されている。長所としては、サイクルが短時間であること(30~45分間等)、低温であること、材質適合性が良いこと、操作・設置・モニタリングが簡易であることが挙げられる。短所としては、セルロースの処理が不可能であること、ナイロンを劣化させること、浸透能がエチレンオキサイドよりも劣ることが挙げられる。リネン、綿布、ガーゼ、紙製品、脱脂綿等は過酸化水素を吸着するため、滅菌は不可能である。また液体・粉体も滅菌が不可能である。
4)ろ過法2、3、12、20)
ろ過法は被滅菌物に存在する微生物をろ過によって除去する方法で、微生物を殺滅する他の方法とは基本的に異なっている。加熱法や照射法が適用できない気体および液体に適用される。最近では、主にニトロセルロースやアセトセルロースなどのセルロース誘導体や、ポリカーボネートなどのプラスチックあるいはテフロン製のメンブランフィルターなどを用いたろ過装置が用いられている。フィルターの孔径は0.22μm(あるいはそれ以下、場合により0.45μm)のものが目的に応じて利用されているが、フィルターを通過する微小微生物も存在するので必ずしも完全な滅菌法ではない。医療機関においては、加熱滅菌できない薬液の無菌調製などに利用されている。ろ過滅菌法評価の指標菌にはBrevundimonas diminuta(ATCC 19146、NBRC 14213、JCM 2428)などを用いる3)。
また、超ろ過法と呼ばれる方法もある。超ろ過装置の目的は、微生物およびエンドトキシンの除去にあり、逆浸透膜または分画分子量を限定された限外ろ過膜を使用して、あらかじめ精製水として製造された水を、クロスフロー(十字流)ろ過方式でろ過する装置である。膜の阻止性能は「逆浸透膜および分画分子量約6,000以上の物質を除去できる限外ろ過膜」と規定されているが、逆浸透膜の定義や分画分子量の定義およびその測定方法がまだ一般化されていない。この方法は注射用水の製造にも用いられる。
3 消毒の分類
1)効力による分類-高水準、中水準、低水準消毒1、18、19、21、22)
消毒はその効力の水準によって分類することができる。Spauldingによる分類に準拠して、表Ⅱ-3のような分類が世界的に使用されている1、18、19)。
| 滅菌 (sterilization) |
いかなる形態の微生物生命をも完全に排除または死滅させる*。 |
| 高水準消毒 (high-level disinfection) |
芽胞が多数存在する場合を除き、すべての微生物を死滅させる。 |
| 中水準消毒 (intermediate-level disinfection) |
結核菌、栄養型細菌、ほとんどのウイルス、ほとんどの真菌を殺滅するが、必ずしも芽胞を殺滅しない。 |
| 低水準消毒 (low-level disinfection) |
ほとんどの栄養型細菌、ある種のウイルス、ある種の真菌を殺滅する。 |
* 現実には完全な排除または死滅を保証することはできず、無菌性保証レベルを設定して運用する。詳しくはⅡ-1.滅菌・消毒とはを参照。なお、ここでプリオンは対象外であり、通常の滅菌条件では不活性化されない。
高水準消毒を達成できる消毒薬としてはグルタラール、フタラール、過酢酸がある。グルタラールと過酢酸は芽胞に対する殺滅力があり化学的滅菌剤(chemical sterilants)とも呼ばれることもある。ただし、グルタラールが多数の芽胞を殺滅するには比較的長時間(3~10時間)が必要であり、通常の使用においては高水準消毒を達成するに過ぎない。なお、フタラールにもある程度の芽胞殺菌力があるが、その効果は比較的弱く、化学的滅菌剤に分類されることはない。
中水準消毒を達成できる消毒薬、すなわち結核菌にも有効な消毒薬として、次亜塩素酸ナトリウム、ポビドンヨード、消毒用エタノール、クレゾール石けんなどがある。これらのウイルス、真菌、芽胞に対する抗微生物スペクトルはそれぞれ異なるので注意が必要である。
低水準消毒を達成する消毒薬として、ベンザルコニウム塩化物、クロルヘキシジングルコン酸塩などがある。ウイルスや真菌のなかには感受性のあるものもあるが、細菌でもグラム陰性菌の一部が強い抵抗性を示す場合があるので注意が必要である。
消毒の目的により消毒法や消毒薬を選択する際には、上記の分類を明確に意識して選択することが肝要である。
2)方法による分類-物理的消毒法と化学的消毒法
(1)物理的消毒法1、3、4、18、19)
①熱水消毒27、28)
熱水や蒸気を用いて65~100℃の温度で処理する方法は、有効で安全かつ経済的な消毒法である。例えば80℃10分間の処理により、芽胞を除くほとんどの栄養型細菌、結核菌、真菌、ウイルスを感染可能な水準以下に死滅または不活性化することができる。この方法で清浄化されるものとしてはリネンの他、ベッドパン、吸引ビン、診察用器具、人工呼吸器関連器具などの器具が挙げられる。近年、洗浄、消毒、乾燥が一つの工程として組み込まれたウォッシャーディスインフェクター(washer disinfector)が普及しており、滅菌の必要な手術器具の一次処理にも利用されるようになった。
一般に処理温度が高ければ高いほど処理時間は短いが、その温度、時間条件は国によって規定が異なっている23、24)(表Ⅱ-4)。日本においては80℃10分間が基本条件となっており、「消毒と滅菌のガイドライン」25)では表Ⅱ-5のような処理条件が規定された。
| 国名 | リネン類 | 器具類 | ||
|---|---|---|---|---|
| 温度 | 時間 | 温度 | 時間 | |
| 日本 | 80℃ | 10分間 | 80℃ | 10分間 |
| 米国 | 71℃ | 25分間 | 定義なし | |
| ドイツ | 90℃ | 15分間 | 93℃ | 10分間 |
| 英国 | 65℃ | 10分間 | 71℃ | 3分間24) |
| 80℃ | 1分間 | |||
| 71℃ | 3分間 | |||
| 90℃ | 12秒間24) | |||
(文献23より転載改変)
| 対象物 | 処理条件 |
|---|---|
| 器具類一般 | 80℃10分間の熱水 |
| 鋼製小物 | 93℃10分間の熱水(ウォッシャーディスインフェクター) |
| ベッドパン | 90℃1分間の蒸気(フラッシャーディスインフェクター) |
| リネン | 80℃10分間の熱水(熱水洗濯機) |
| 食器 | 80℃10秒間(食器洗浄器)、場合により10分間 |
②流通蒸気法
100℃の流通蒸気中に30~60分間放置する方法である。栄養型細菌、結核菌、真菌、ウイルスを殺滅するが、芽胞は殺滅できない。
③煮沸法
沸騰水中に沈めて15分間以上煮沸する方法である。栄養型細菌、結核菌、真菌、ウイルスを殺滅するが、芽胞は殺滅できない。炭酸ナトリウムを1~2%の割合で沸騰水中に加えることにより効力の増強と金属の防錆効果を期待できる。
④間歇法
80~100℃の熱水または流通蒸気中(あるいは60~80℃の熱水中)で1日1回30~60分間ずつ3~5回加熱を繰り返す方法であり、細菌や真菌だけでなく芽胞形成菌も殺滅しようとする方法である。加熱操作が終了するたびに約20℃の常温まで温度を下げ1日放置することで芽胞を発芽させる点がポイントであるが、高圧蒸気滅菌法が普及した現在ではほとんど実施されていない。
⑤紫外線法25)
254nm付近の波長を持つ紫外線を照射することによって微生物を殺滅する方法である。栄養型細菌に対しては短時間で効果があるが、真菌や芽胞に対しては長時間の照射が必要である。紫外線はガンマ線などの放射線に比して浸透力がなく、その照射表面だけしか効力を発揮しないため照射の死角となる影の部分への効果も期待できない。また、紫外線は人体の眼や皮膚に障害を起こすため、直接眼などに照射を受けないよう注意する必要がある。
(2)化学的消毒法1、18、19、21、22、27~29)
①主な消毒薬
化学的消毒法に用いる主な消毒薬には表Ⅱ-6のものがある。
これらの他にも、過酸化水素(日本においてはオキシドールとして主に生体向けに使用、欧米においては高濃度で高水準消毒薬としても使用)、トリクロサン(薬用石けんとして生体に使用)、アクリノール水和物(生体に使用)などがある。
| 高水準消毒薬 | グルタラール、フタラール、過酢酸 |
|---|---|
| 中水準消毒薬 | 次亜塩素酸系(次亜塩素酸ナトリウムなど) ヨードホール・ヨード系(ポビドンヨード、ヨウ素など) アルコール系(エタノール、イソプロパノールなど) フェノール系(フェノール、クレゾールなど) |
| 低水準消毒薬 | 第四級アンモニウム塩(ベンザルコニウム塩化物、ベンゼトニウム塩化物など) クロルヘキシジン(クロルヘキシジングルコン酸塩) 両性界面活性剤(アルキルジアミノエチルグリシン塩酸塩など) |
②消毒薬の効力
消毒薬の作用機序は抗菌薬ほどには解明されていないが、その主な機序は微生物の細胞壁、細胞質膜、細胞質、核酸などに対するもっぱら化学的な反応(酸化、凝固、重合、吸着、溶解など)に起因すると考えられ、その使用濃度、作用温度、作用時間などにより効力は変化する。通常、濃度が高いほど、温度が高いほど、時間が長いほど効力が増大するが、消毒薬の種類によってはあまりに濃度が高いとかえって効力が減弱する場合がある。
また、それぞれの消毒薬には有効な微生物と無効な微生物、つまり抗微生物スペクトルがあり、消毒の対象となる微生物に対する有効性が確認されている消毒薬を選択することが必要である。しかしながら、消毒薬の有効性を判定する統一された試験室内実験法が確立されていないこともあって、一部の消毒薬については有効菌種や有効濃度に関して議論が存在する。
また、同じ菌種であっても、菌株によって一部の消毒薬に対する感受性が異なる場合があり、注意が必要である。このような同菌種内の消毒薬感受性のばらつきについて調べる場合、消毒薬の効力試験法とその判定基準が統一されていない現状においては、「消毒薬耐性」という断定的な区分を行うことは困難であり、「消毒薬抵抗性」と表現するのが適切と思われる。ただし、低水準消毒薬にはその薬液中でも長期間生存、または増殖が可能なほど強い抵抗性をもつグラム陰性菌が存在することもある。
濃度、温度、時間の他にも消毒薬の効力を左右する因子として、薬液との接触の状態、血液など有機物による汚れの存在、薬液のpH、希釈水中に存在する無機イオンの影響、脱脂綿など担体に対する消毒成分の吸着などがある。
③消毒薬を使用する上での注意
消毒薬を有効かつ安全に使用する上では、以下のような注意が必要である。
〈消毒薬の効力を理解して消毒薬と消毒法を選択する〉
消毒の目的に応じて必要な消毒水準を判断するとともに、抗微生物スペクトルや消毒薬抵抗性の存在などを考慮して消毒薬を選択する。
〈消毒対象物の材質、構造などに適した消毒薬と消毒法を選択する〉
消毒薬のなかには、金属、樹脂などを腐食、変質、変色させるものがあるので、対象物に悪影響を及ぼしにくい消毒薬を選択する。また、対象物の構造によっては、例えば管腔など気泡がはさまって薬液が接触しにくい部分があるので、消毒薬への浸漬法を工夫することが必要である。
〈消毒薬を正しく調製し使用する〉
定められた希釈を行って正しい濃度に調製し、十分な接触時間が確保できるような方法で使用する。希釈水の温度や室温が20℃を下回る場合には作用温度が低すぎる場合があるので留意する。また希釈水が水道水などで硬水の場合、消毒薬によっては成分が沈殿して効力が減弱するので、このような場合には精製水を用いて希釈する。医療事故防止のため希釈を行う場合には、注射筒を用いて消毒薬の容量を量らない。低水準消毒薬は開封後抵抗を示す菌が混入して細菌汚染を受ける場合があるので、粘膜や創傷部位に使用する場合は、希釈後高圧蒸気滅菌するか滅菌精製水を用いて無菌的に希釈し、頻繁に交換する。薬液のpHによって効力が大きく変化する消毒薬に緩衝化剤が添付されている場合があるので、これを定められた方法で溶解する。消毒薬によっては脱脂綿などの担体に吸着して濃度が低下するものがあるので、この場合には担体に対して十分な量の消毒薬を用いる。
近年では、希釈滅菌済みの消毒薬、単包の消毒含浸綿や綿棒が販売されている。滅菌にかかる費用や時間、微生物汚染、吸着による消毒濃度低下の点から、これらの使用が推奨される。
〈血液など有機物で汚染されているものを消毒する場合には前洗浄を十分に行う〉
消毒薬は器具や環境が血液などで汚染されていると効力が減弱するので、十分な前洗浄が必要である。さらに、消毒薬の蛋白凝固力により血液などが凝固してしまうと消毒薬が浸透しないため、薬液が消毒対象物の表面と接触しない場合があり、また、細菌が対象物表面でバイオフィルムを形成している場合にも同様の不都合が起きるので、ブラッシングを伴う前洗浄が必要な場合もある。
2015年2月、米国食品医薬品局(Food and Drug Administration;FDA)は、十二指腸内視鏡を介してカルバペネム耐性腸内細菌科細菌(CRE)による感染症が多数発生していることを注意喚起した30)。十二指腸内視鏡の先端部の複雑な構造に起因して十分な洗浄・消毒等がされなかったことが原因であると示唆している。これに伴い日本では、厚生労働省医政局地域医療計画課長・医薬食品安全対策課長連盟通知で「十二指腸内視鏡の洗浄および滅菌又は消毒に関しては関連学会の策定するガイド及び添付文書・取扱説明書等に製造販売業者が定める方法を遵守するよう」など注意喚起がされた31)。日本国内で発売されている十二指腸内視鏡は、海外製品よりも構造上、洗浄に有利であるとのことではあるが、洗浄・消毒等を十分に行うよう留意が必要である。
〈消毒薬の副作用、毒性に留意する〉
消毒薬は基本的に生体に対して毒性を持つ化学物質である。患者や医療従事者に適用する場合にはアナフィラキシー、接触皮膚炎、手荒れ、中枢神経障害などの副作用を伴うことがあるので、過敏症の方への適用、過度の適用、禁忌部位への適用などを避けるよう留意が必要である。また、器具に使用する消毒薬の中には、接触した皮膚を損傷したり、蒸散ガスが臭気を伴うだけでなく毒性を発揮するものもあるので、手袋、マスクなどを着用するとともに適切な浸漬容器を用い十分な環境の換気を必要とする。とくに高水準消毒薬は作用が強く、蒸気ガスや液体に接触すると人体に影響を及ぼすので取扱いに留意する。グルタラールについては、厚生労働省労働基準局長通知にて、作業環境中の濃度測定の実施、健康管理、換気設備設定等の環境整備、保護マスク・保護メガネ・保護手袋の着用が義務づけられており、遵守することが求められる32)。
〈器具を浸漬消毒した場合にはすすぎを十分に行う〉
器具を浸漬した場合にはすすぎを十分に行い、消毒薬が残留しないようにする。グルタラールにおいては、内視鏡消毒を行った後、十分なすすぎが行われなかったために薬液が内視鏡に残存し、大腸炎等の消化管の炎症が認められた報告がある33、34)。またフタラールで消毒を行った術中経食道心エコー(TEE)プローブ等の医療器具を使用した患者に、口唇・口腔・食道・胃等に着色、粘膜損傷、化学熱傷等の症状があらわれたとの報告がある35、36)。
〈医療事故が起こらないように留意する〉
消毒薬の取違え、濃度間違え(希釈ミス含む)、エタノール濃度の誤認識、引火、背部への流れ込みによる接触性皮膚炎等が起きないよう細心の注意を払う。引火の事故では、アルコール含有消毒薬の塗布直後に電気メスを使用したことが原因とされている37、38)。よって、電気メスを使用する場合は、アルコール含有消毒薬を完全に乾燥させ、アルコール蒸気の拡散を確認する38、39)。ドレープ下では気化したエタノール蒸気が充満することで引火しやすくなるのでとくに留意する38、39)。また、手術時、消毒薬が背面に流れ込んだ状態が続き、接触性皮膚炎(重度のものは化学熱傷と呼ばれることがある。)や色素沈着が発生したことが報告されている40~42)。よって、背面部に流れ込んだ消毒薬は吸水シートに吸着させたり、拭き取るなどする。
〈消毒薬の保管、廃棄に留意する〉
消毒薬は化学的に不安定なものがあり、熱や直射日光を避けて保管する。次亜塩素酸ナトリウム(6%以上)など冷所保存(15℃以下など)の必要な消毒薬もあり、指定された保管方法を守る。使用期限を過ぎた消毒薬は使用しない。消毒用エタノールなどアルコール濃度が60w/w%以上の消毒薬は消防法による第四類危険物であるので、これに関する指定数量(400L)などの法規則を守り、火気に注意して保管する。消毒薬の廃棄にあたっては、廃水処理設備の活性汚泥に対する影響や環境全般に与える影響に配慮する必要がある。病床数300床以上の医療機関は「水質汚濁防止法」の規制を受けるが、病床数にかかわらずフェノール類は水質汚濁防止法や下水道法の排水基準によって5ppm以下とする必要がある。
④消毒方法
消毒の主な方法には、以下のものがある。
〈浸漬法〉
適当な容器に消毒薬を入れ、器具などを完全に浸漬して薬液と接触させる方法である。器具が完全に浸漬できていない場合や気泡などによる不完全な消毒に留意する。
〈清拭法〉
ガーゼ、布、モップなどに消毒薬を染み込ませて、環境などの表面を拭き取る方法である。十分な量の消毒薬が染み込んでいないことによる不完全な消毒に留意する。
〈散布法〉
スプレー式の道具を用いて消毒薬を撒く方法であり、清拭法では消毒不可能な隙間などに用いる。この方法は消毒薬を霧状にして室内などに充満させる噴霧法とは異なる。なお、噴霧法は消毒法として推奨されていない。
〈灌流法〉
チューブ、カテーテル、内視鏡、透析装置など細い内腔構造を有している器具に消毒薬を灌流する方法である。内腔に気泡が残ったり盲端を発生させたりしないように留意する。
3)対象による分類-生体消毒薬(antiseptics)と非生体消毒薬(disinfectants)1、18、19、21、26、27、29)
消毒薬は消毒の対象物により、人体に適用する生体消毒薬(antiseptics)と、人体には適用しない非生体消毒薬(disinfectants)に区別できる。CDCのガイドラインなど米国の文献において“disinfectants”/“disinfection”と記述されている場合には、通常、非生体消毒薬/非生体消毒のみを指し、生体消毒薬/生体消毒を含まない。ただし英国においては“hand disinfection”など生体消毒であっても“disinfection”という用語を使う場合がある。
生体消毒薬には、患者の処置に用いる消毒薬と人体ではあるが患者ではない医療従事者の手指を消毒するものがあり、非生体消毒薬には人体に侵襲的に用いる器具に必要な消毒薬と、それ以外の非侵襲的な器具や環境等に用いる消毒薬がある。物理的消毒法は熱などを用いるため人体には適用できない。
日本においては、同一の消毒薬が生体、非生体をまたがる複数の効能・効果、つまり適用部位について承認されている場合が多いが、欧米においては、適用が生体であるか非生体であるかによって承認基準が異なり行政当局も別で、この区別がはっきりとしている場合が多い。そのためか、それぞれの用途にふさわしい製剤化や配合が行われた上でさまざまな消毒薬が市販されている。この違いは薬事行政の歴史の違いに起因すると思われるが、日本においては、複数の効能・効果が表示された消毒薬をその特性に応じて最も効果的な用途に適用するために、医療機関や医療従事者自らが特別の注意を払う必要があるといえよう。
各消毒薬の特性、欧米での使用状況や臨床成績、開発の経緯などを勘案すると、もっぱら生体消毒薬として使用するべき消毒薬として、クロルヘキシジン、ポビドンヨード、トリクロサンなどが挙げられる。また、非生体消毒薬としては、生体に適用できないグルタラールなどはもちろん、次亜塩素酸ナトリウム、クレゾール石ケンなどのフェノール系消毒薬、ベンザルコニウム塩化物などの第四級アンモニウム塩、両性界面活性剤などを挙げることができる。生体、非生体の両方において繁用すべきものとしては、消毒用エタノール、イソプロパノールなどのアルコール系消毒薬が挙げられる。
消毒の対象物によって消毒薬を選択する際には、おおむね上述のような生体、非生体消毒薬の区分を念頭に置いて考察することが最も適切な選択に至る近道である。また、上述のような区分をはずれて消毒薬を選択した場合、欧米の臨床試験成績などを文献で知ることがほとんどできないため、消毒薬選択の科学的な根拠を示すことが比較的困難となる。したがって、特別な理由や根拠がある場合を除いては、おおむね上述のような区分に沿った消毒薬の選択を行うことが賢明である。

